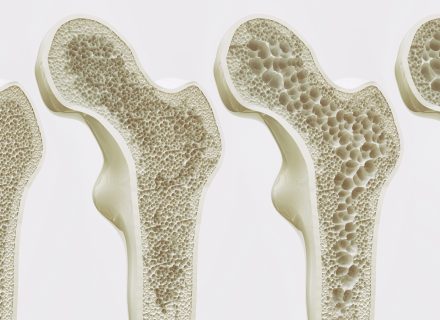
Osteoporozė – dažniausia metabolinė kaulų liga, kuria pasaulyje serga apie 200 mln. žmonių. Tai yra sisteminė liga, kuriai būdinga maža kaulų masė ir kaulinio audinio mikroarchitektūros pokyčiai, lemiantys kaulų trapumo ir lūžių rizikos padidėjimą. Ši liga dažniausiai diagnozuojama vyresnio amžiaus žmonėms, ypač moterims, tačiau senstant populiacijai osteoporozė ilgainiui taps viena didžiausių visuomenės sveikatos problemų. Ilgą laiką be klinikinių simptomų besivystanti liga gali būti diagnozuojama vėlyvųjų ir pažengusių stadijų tik įvykus komplikacijai – kaulų lūžiui. Negydyta osteoporozė sukelia ne tik sunkius fizinius simptomus (kaulų lūžius, su jų gijimu susijusius nepatogumus), bet ir paveikia psichosocialinį žmogaus gyvenimą – gebėjimą pasirūpinti kasdieniais savo poreikiais, pasitikėjimą savimi, bendravimą su artimaisiais. Dėl osteoporozės sukeltų pažeidimų kasmet įvyksta daugiau kaip 1,5 mln. kaulų lūžių. Apskaičiuota, kad kas 30 sek. vienam Europos Sąjungos šalių gyventojui įvyksta kaulo lūžis [1].
Higienos instituto duomenimis, 2018 metais Lietuvoje buvo užregistruota beveik 18 tūkst. osteoporoze sergančių žmonių (6,4 atvejo 1 tūkst. gyventojų) [2]. Spėjama, kad tikroji statistika daug liūdnesnė – nediagnozuotų, klinikinių simptomų nenurodančių pacientų yra 10 kartų daugiau.
Su amžiumi didėja sergančiųjų pirmine osteoporoze ir osteoporotinių kaulų lūžių skaičius. Organizmui senstant, kaulų mineralų tankis (KMT) mažėja – senatvinė osteoporozė dažniausiai diagnozuojama vyresniems nei 70 metų asmenims. Moterų organizme kaulų retėjimo procesą gerokai paspartina menopauzė – dėl šios priežasties didelę sergančiųjų dalį sudaro 50–70 metų (pomenopauzinio) moterys [3]. Tarptautinio osteoporozės fondo duomenimis, osteoporoze suserga 1 iš 3 vyresnio nei 50 metų moteris ir 1 iš 5 tokio amžiaus vyrų [4]. Antrinė osteoporozė yra gerokai retesnė – gali pasireikšti nepriklausomai nuo paciento amžiaus.
Osteoporozė diagnozuojama įvykus netrauminiam tipinės lokalizacijos (stuburo slankstelių, šlaunikaulio kaklo, riešakaulių, žastikaulio, šonkaulių ar dubens kaulų) lūžiui arba atlikus neinvazinį KMT matavimo tyrimą. Tolesnis ligos gydymas priklauso nuo paciento amžiaus, lyties, netrauminio kaulų lūžio rizikos ir gretutinių ligų bei vartojamų vaistų [5].
Gydymo nuo osteoporozės principai Lietuvoje
Remiantis Lietuvos Respublikos sveikatos apsaugos ministro įsakymu Dėl osteoporozės ambulatorinio gydymo kompensuojamaisiais vaistais tvarkos aprašo patvirtinimo, Lietuvoje galioja šie osteoporozės gydymo principai:
1. Specifinį gydymą nuo osteoporozės skiria ir tęsią šeimos gydytojas ar gydytojas specialistas pagal profesinei kvalifikacijai priskirtą kompetenciją.
2. Osteoporozės gydymas turi būti ilgalaikis, individualus, siekiantis sumažinti netrauminių lūžių riziką, apsaugoti nuo naujų lūžių, stabilizuoti arba padidinti KMT.
3. Specifinis gydymas derinamas su bendrosiomis kaulų mineralizaciją gerinančiomis priemonėmis, šalinamos antrinės osteoporozės priežastys.
4. Gydymas skiriamas laikantis eiliškumo taisyklių, nustatytų pagal vaistinių preparatų registruotas indikacijas lūžių rizikai mažinti, veikimo mechanizmą, vartojimo kontraindikacijas, paciento gebėjimą tinkamai vartoti vaistą.
a. Prie pirmaeilių vaistų priskiriami geriamieji antirezorbciniai vaistai. Gydymas pradedamas skiriant pirmaeilį vaistą.
b. Prie antraeilių vaistų priskiriami injekuojamieji antirezorbciniai ir mišraus poveikio vaistai. Gydymas antraeiliu vaistu pradedamas gulintiems ir imobilizuotiems pacientams, kai gydymas pirmaeiliu vaistu neveiksmingas, kai pasireiškia nepageidaujamas vaisto poveikis, kai vaistas netoleruojamas arba kai pacientas nesugeba laikytis paskirto gydymo režimo.
c. Prie trečiaeilių vaistų priskiriami anabolinio poveikio vaistai. Gydymas trečiaeiliu vaistu pradedamas nustačius ne mažiau kaip 2 stuburo slankstelių lūžius, jeigu pirmaeiliai ir antraeiliai vaistai yra kontraindikuotini arba pasireiškė jų nepageidaujamas poveikis, kai pacientas negeba laikytis paskirto gydymo režimo, arba antraeiliai vaistai yra neveiksmingi. Trečiaeilį vaistą skiria gydytojų specialistų konsiliumas. Gydymą juo tęsia tik gydytojas specialistas.
d. Vienu metu skiriamas tik vienas vaistas osteoporozei gydyti.
5. Gydymas nuo osteoporozės keičiamas:
a. Bet kuriuo gydymo etapu, jei pasireiškia nepageidaujamas vaisto poveikis.
b. Jeigu tinkamai vartojant pirmiau paskirtą vaistą nuo osteoporozės ne trumpiau negu 1 metus gydymas nebuvo veiksmingas (įvyko bent 1 naujas osteoporozinis lūžis arba stebima neigiama KMT dinamika).
6. Įvykus naujam osteoporoziniam lūžiui, gydymo pradžia laikoma šio lūžio patvirtinimo data.
7. Gydymas nuo osteoporozės kompensuojamaisiais vaistais nutraukiamas, jei:
a. Per 5 gydymo metus neįvyko naujas osteoporozinis lūžis.
b. Atlikus kartotinius KMT tyrimus, nustatyta, kad stuburo L1–L4 slankstelių ar šlaunikaulio KMT stabilizavosi [6].
Bendrosios kaulų mineralizaciją gerinančios priemonės
Gyvenimo būdo pokyčiai rekomenduojami visiems pacientams, nepriklausomai nuo jų amžiaus ar lyties, siekiantiems užkirsti kelią osteoporozei ar mažinti netrauminių kaulų lūžių riziką.
Kalcio ir vitamino D papildų vartojimas
Kalcis ir vitaminas D – du esminiai mikroelementai sveikam kaulų augimui ir būklei užtikrinti. Pakankami jų kiekiai apsaugo nuo osteoporozės vystymosi ir padeda stabilizuoti KMT. Šių elementų gauname su maistu. Nepavykus užtikrinti reikalingo jų kiekio, rekomenduojama vartoti maisto papildus. Pagrindiniai kalcio šaltiniai yra pieno produktai, sardinės, riešutai, saulėgrąžos, sojų varškė. Pacientams iki 50 metų rekomenduojamas kalcio kiekis per dieną 1 000 mg, vyresniems nei 50 metų – 1 200 mg. Rekomenduojamos vitamino D paros dozės 51–70 metų pacientams yra 600 IU/p., vyresniems nei 70 metų – 800 IU/p. Svarbu atsiminti, kad nervinė anoreksija, alkoholio vartojimas gali turėti įtaką šių maisto medžiagų pasisavinimui [1, 7, 8].
Fizinis aktyvumas
Pacientams, siekiantiems užkirsti kelią osteoporozės vystymuisi ar netrauminių kaulų lūžių pasikartojimui, rekomenduojama sportuoti bent 3 k./sav. ne mažiau kaip po 30 min. Fizinė veikla turėtų būti parinkta atidžiai, atsižvelgiant į bendrą paciento būklę, pratimus svarbu atlikti tinkamai, todėl pirmiausia sportuoti rekomenduojama prižiūrint specialistui. Į sporto programą patariama įtraukti ir jėgos pratimų su svoriais – pagrindinis fizinės terapijos tikslas yra sustiprinti raumenis ir pagerinti koordinaciją, taip sumažinant netyčinių traumų ir kaulų lūžių skaičių [1, 8].
Vyresnio amžiaus ir sunkiai judantiems pacientams rekomenduojama pritaikyti gyvenamąją aplinką kasdieniams poreikiams – pritvirtinti turėklus vonios kambaryje, duše ar vonioje naudoti specialų suolelį / kėdutę, namuose atsisakyti kilimų ir ant laiptų priklijuoti neslystančias juosteles. Visos šios priemonės mažina nelaimingų atsitikimų (paslydimų, užkliuvimų, griuvimų), o kartų ir kaulų lūžių riziką, padeda žmonėms būti labiau savarankiškiems, didina pasitikėjimą savimi [1].
Metimas rūkyti
Įrodyta, kad aktyvus rūkymas yra susijęs su KMT mažėjimu, todėl visiems vyresnio amžiaus pacientams rekomenduojama mesti rūkyti. Tai labai aktualu pomenopauzinio amžiaus moterims, nes rūkymas sumažina pakaitinės estrogenų terapijos efektyvumą [8].
Specifinis osteoporozės gydymas
Pirmaeiliai vaistai
Pirmojo pasirinkimo specifiniai osteoporozės gydymo vaistai Lietuvoje– bifosfonatai, plačiai naudojami tiek pirminei, tiek antrinei osteoporozei gydyti moterims ir vyrams. Stiprus jų afinitetas kaulų apatitui buvo patvirtintas tiek in vitro, tiek in vivo tyrimuose – būtent šia savybe ir yra paremtas šių vaistų veikimas. Skatindami osteoklastų apoptozę, mažindami jų aktyvumą ir kaulinio audinio rezorbciją, bifosfonatai apsaugo kaulus nuo KMT mažėjimo [1, 8].
Vartojant bifosfonatus peroraliai, jų bioprieinamumas yra mažas – siekia vos 1 proc. Neigiamai bioprieinamumą veikia maistas, kava, arbata, apelsinų sultys, kalcis ir geležis. Apie 50 proc. bifosfonatų iš plazmos patenka į kaulus – ten jų pusėjimo laikas yra labai ilgas; likusi dalis pašalinama per inkstus su šlapimu [9].
Pagrindinės bifosfonatų per os vartojimo kontraindikacijos – stemplės funkcijos sutrikimai, bariatrinė chirurgija (kai buvo formuojamos virškinimo takto anastomozės), negebėjimas laikytis vaistų vartojimo taisyklių (pvz., negulėti bent 30–60 min. po vaisto suvartojimo), lėtinė inkstų liga (kai glomerulų filtracijos greitis <30 ml/min.) [10, 11]. Risendrono rūgštis 40–50 proc. sumažina slankstelių lūžių riziką, 30–36 proc. – neslankstelinių lūžių riziką. Ibandrono rūgštis slankstelių lūžių riziką sumažina 50–60 proc., o alendrono rūgštis – apie 50 proc. [9].
Lietuvoje kompensuojami pirmaeiliai vaistai osteoporozei gydyti pateikti 1 lentelėje.
1 lentelė. Lietuvoje kompensuojami pirmaeiliai vaistai osteoporozei gydyti [6]Vaistas Pomenopauzinė osteoporozė Vyrų osteoporozė Gliukokortikoidų sukelta osteoporozė Alendrono rūgštis (tabletės) + – – Alendrono rūgštis + cholekalciferolis (tabletės) + – – Ibandrono rūgštis (tabletės) + – – Natrio rizedronatas (tabletės) + + – Natrio rizendronatas + kalcis + cholekalciferolis (tabletės) + – –
Antraeiliai vaistai
Intraveniniai bifosfonatai gali būti skiriami pomenopauzinio amžiaus moterims, kurioms peroraliniai šios grupės vaistai kontraindikuotini. Kas 3 mėnesius į veną leidžiami vaistai sumažina stuburo slankstelių lūžių riziką, veiksmingumas mažinant šlaunikaulio kaklelio lūžių riziką nenustatytas [10, 11].
Denozumabas – monokloninių antikūnų grupės vaistas, kuris jungiasi prie osteoklastus aktyvinančio RANKL baltymo ir slopina jo veikimą. Jam veikiant, osteoklastų kiekis ir jų aktyvumas sumažėja – taip sustabdomas kaulų masės mažėjimas, apsaugoma nuo tokių komplikacijų kaip kaulų lūžiai. Denozumabas yra suleidžiamas po oda forma 1 kartą per 6 mėnesius [12]. Nustatyta, kad po 3 metų gydymo kurso stuburo slankstelių lūžių dažnis buvo 69 proc. mažesnis, neslankstelinių lūžių – 20 proc. mažesnis, o klubo kaulų lūžių – 40 proc. mažesnis [9]. Nutraukus denozumabo vartojimą, nepriklausomai nuo gydymo kurso trukmės, stebimas KMT mažėjimas; per 12–18 mėnesių KMT grįžta į pradinį prieš gydymą buvusį lygį [13].
Stroncio ranelatas – miltelių formos vaistinis preparatas, vartojamas sumaišytas su vandeniu 1 k./d. per os. Šį vaistą rekomenduojama vartoti ne anksčiau kaip 2 val. po maisto ir / ar pieno produktų vartojimo (geriausia – prieš miegą). Tikslus stroncio ranelato veikimo mechanizmas iki šios nėra ištirtas, tačiau žinoma, kad aktyvioji vaisto medžiaga – stroncis – patenka iš žarnyno į kaulus ir ten veikia dvejopai: slopina audinio rezorbciją ir stimuliuoja jo formavimąsi. Vartojant stroncio ranelatą, stuburo slankstelių lūžių rizika sumažėja 41 proc.
Pagrindinės šio vaisto skyrimo kontraindikacijos yra venų trombembolizė anamnezėje, laikinai (po operacijų ir pan.) ar nuolat imobilizuoti pacientai, didelis nekontroliuojamas arterinis kraujo spaudimas, išeminė širdies liga (krūtinė angina, miokardo infarktas), periferinių arterijų liga, cerebrovaskulinės ligos (pvz., insultas) [14].
Lietuvoje kompensuojami antraeiliai vaistai osteoporozei gydyti pateikti 2 lentelėje.
2 lentelė. Lietuvoje kompensuojami antraeiliai vaistai osteoporozei gydyti [6]Vaistas Pomenopauzinė osteoporozė Vyrų osteoporozė Gliukokortikoidų sukelta osteoporozė Denozumabas (injekcija po oda) + + – Ibandrono rūgštis (injekcija į veną) + – – Stroncio ranelatas (milteliai) + + – Zoledrono rūgštis (injekcija į veną) + + +
Trečiaeiliai vaistai
Teriparatidas – žmogaus prieskydinių liaukų hormono analogas. Šis vaistas skatina osteoblastų aktyvumą ir naujos kaulų masės formavimą, didina kalcio absorbciją iš žarnyno ir apsaugo nuo pernelyg didelio jo netekimo su šlapimu. Pomenopauzinio amžiaus moterims teriparatido vartojimas 19 mėnesių sumažino stuburo slankstelių lūžių riziką 65 proc., neslankstelinių lūžių – 62 proc. Svarbu atsiminti, kad šį vaistinį preparatą galima skirti pacientui ne ilgiau negu 2 metus iš eilės vieną kartą gyvenime [9].
Pagrindinės teriparatido kontraindikacijos yra kita kaulų liga (pvz. Pedgeto liga), kaulų vėžys ar metastazės juose, anamnezėje buvusi radiacinė kaulų terapija, hiperkalcemija, dėl nežinomos priežasties padidėjęs šarminės fosfatazės aktyvumas kraujyje, pažengusi inkstų liga ir sutrikusi inkstų funkcija, jaunas amžius (nerekomenduojama vaikams ir paaugliams, kurių kaulinis skeletas iki galo nėra išsivystęs), nėštumas ir maitinimas krūtimi [15].
Trečios eilės Lietuvoje kompensuojami vaistai osteoporozei gydyti pateikti 3 lentelėje.
3 lentelė. Lietuvoje kompensuojami trečiaeiliai vaistai osteoporozei gydyti [6]Vaistas Pomenopauzinė osteoporozė Vyrų osteoporozė Gliukokortikoidų sukelta osteoporozė Teriparatidas (injekcija po oda) + + +
Apibendrinimas
Osteoporozė yra lėtinė kaulų liga. Dažniausiai ji ilgą laiką vystosi ir progresuoja be jokių klinikinių simptomų mažėjant KMT. Tik įvykus netrauminiam kaulų lūžiui, pacientai patenka į gydymo įstaigą ir išgirsta osteoporozės diagnozę. Šios ligos gydymas yra ilgalaikis, individualus ir taikomas derinant bendrąsias nespecifines bei specifines gydymo priemones. Atsižvelgiant į osteoporozės priežastį, skiriamas gydymas gali būti koreguojamas ir keičiamas, siekiant atrasti geriausią pacientui variantą. Nuoseklus gydymo plano laikymasis užtikrina mažesnę netrauminių kaulų lūžių (ypač stuburo slankstelių) riziką, kai kuriais atvejais – KMT didėjimą.
Gabija Visockytė
Vilniaus universiteto Medicinos fakultetas
LITERATŪRA
1. Bethel M. Osteoporosis. Medscape article. Updated Sep 26 2019.
2. Higienos institutas. Užregistruotų susirgimų skaičius pagal diagnozių grupes. 2018 m. Prieiga internetu: https://stat.hi.lt/default.aspx?report_id=169.
3. Hansen D, et al. Medicare cost of osteoporotic fractures: The clinical and cost burden of an important consequence of osteoporosis. August 2019. Prieiga internetu: https://static1.squarespace.com/static/5c0860aff793924efe2230f3/t/5d76b949deb7e9086ee3d7dd/1568061771769/Medicare+Cost+of+Osteoporotic+Fractures+20190827.pdf.
4. International Osteoporosis Foundation. Prieiga internetu: https://www.iofbonehealth.org/.
5. Rosen HN, Drezner MK. Clinical manifestations, diagnosis, and evaluation of osteoporosis in postmenopausal women. UpToDate article. Updated Jul 11, 2019.
6. Lietuvos respublikos sveikatos apsaugos ministro įsakymas „Dėl osteoporozės ambulatorinio gydymo kompensuojamaisiais vaistais tvarkos aprašo patvirtinimo“. Suvestinė redakcija nuo 2015-01-15.
7. Finkelstein JS, Yu EW. Treatment of osteoporsis in men. UpToDate article. Updated May 28, 2019.
8. Rosen HN, Drezner MK. Overview of the management of osteoporosis in postmenopausal women. UpToDate article. Updated Jan 13, 2020.
9. Kanis J, et al. European guidance for the diagnosis and management of osteoporosis in postmenopausal women. Osteoporos Int, 2019. 30, 3–44.
10. European Medical Agency. Alendronate sodium / Colecalciferol. Summary for the public.
11. Valstybinė vaistų kontrolės tarnyba. Ibandrono rūgštis. Alendrono rūgštis. Preparatų charakteristikų santrauka.
12. Rosen HN. Denosumab for osteoporosis. UpToDate article. Updated Oct 02, 2019.
13. European Medical Agency. Denosumab. Summary for the public.
14. European Medical Agency. Strontium ranelate. Summary for the public.
15. European Medical Agency. Teriparatide. Summary for the public.




