
Plaučiai pradeda formuotis trečiąją embriono gyvavimo savaitę ir gimusiam kūdikiui vystosi toliau. Tačiau neišnešioto kūdikio plaučiai dar nebūna pakankamai išsivystę. Po gimimo tai atsispindi tiriant plaučių struktūrą ir funkcinius rodiklius. Nors gyvenimo eigoje vaikų plaučių funkcijos rodikliai gerėja, per anksti gimęs vaikas dažniau susiduria su kvėpavimo sistemos sutrikimais. Neišnešiotiems kūdikiams gali išsivystyti bronchopulmoninė displazija, kuri pasireiškia ilgalaikiu plaučių pažeidimu. Be to, neišnešiotiems vaikams yra didesnė rizika sirgti kvėpavimo sistemos ligomis, kaip antai: astma, lėtine obstrukcine plaučių liga. Tačiau tebėra klausimų, į kuriuos dar negalima tiksliai atsakyti. Labiausiai mokslininkai siekia paaiškinti neišnešiotumo ir lėtinių obstrukcinių plaučių ligų tarpusavio mechanizmus bei nustatyti, ar šių ligų paplitimas keičiasi skirtingais gyvenimo periodais.
Naujagimis laikomas neišnešiotu, kai nėštumas trunka trumpiau nei 37 savaites. Neišnešioti naujagimiai gimsta vis dažniau, jie sudaro 5–18 proc. visų vaikų [1]. Pasaulio sveikatos organizacijos (PSO) duomenimis, neišnešioti naujagimiai gali būti skirstomi pagal gestacijos laiką: ypač neišnešioti (<28 savaičių), labai neišnešioti (nuo 28 iki <32 savaičių) ir vėlyvi neišnešioti (nuo 32 iki <37 savaičių) arba pagal gimimo svorį: sveriantys ypač mažai (500–999 g), labai mažai (1000–1499 g), mažai (1500–2499 g). Per anksti gimusių naujagimių organizmas dar nebūna spėjęs visiškai išsivystyti, todėl jiems dažniau reikalinga medicininė intervencija ir ilgesnė hospitalizacija. Nespėję subręsti plaučiai bei sutrikęs plaučių imuninis atsakas vėliau gali sąlygoti lėtines obstrukcines plaučių ligas.
Plaučių vystymasis
Plaučių vystymasis prasideda trečią gestacijos savaitę ir priklausomai nuo amžiaus toliau vystosi per penkias tarpusavyje persidengiančias fazes: embrioninė (3–7 sav.), pseudoliaukinė (5–17 sav.), kanalikulinė (16–28 sav.), galinių maišelių (24–38 sav.) ir alveolinė (36 sav.–8 m.) [2]. Embrioninėje ir pseudoliaukinėje stadijoje vystosi primityvūs kvėpavimo takai, plaučių kraujagyslės, vyrauja mezenchiminis audinys, pamažu pradeda vystytis cilijos. Kanalikulinėje stadijoje sparčiai vystosi plaučiai, pradeda formuotis dujų apykaita: sparčiai auga kapiliarai, siaurėja oro–kraujo paviršius, vyksta ląstelių diferenciacija į I ir II tipo pneumocitus, pradeda gamintis surfaktantas. Surfaktantas – fosfolipidų, neutralių lipidų ir specifinių baltymų mišinys, kuris stabilizuoja alveoles, gerina jų plėtimąsi, mažina hidrostatinį spaudimą, taip apsaugodamas nuo plaučių edemos, lengvina kvėpavimą.
Trūkstant surfaktanto gali kilti sunkus kvėpavimo nepakankamumas [2]. Daliai kvėpuojamųjų bronchiolių kubinių ląstelių virtus plokščiosiomis jau galimas kvėpavimas [3]. Po 24 nėštumo savaitės jau galima pradėti brandinti vaisiaus plaučius bei skatinti surfaktanto gamybą, skiriant motinai gliukokortikoidų [4]. Taigi nuo 24 sav. vaisius gali išgyventi. Galinių maišelių stadijoje toliau mažėja mezenchiminio audinio, plečiasi alveolės. Šios stadijos pabaigoje būna susiformavę alveolės ir kvėpavimo takai, išsivysto kvėpavimo takų gleivinė. Toliau bręsta II tipo pneumocitai ir didėja surfaktanto gamyba, tačiau sintezė išlieka pakankamai maža [2]. Galutinėje alveolinėje stadijoje toliau bręsta alveolių– kapiliarų membrana, dėl to padidėja dujų apykaitos paviršiaus plotas. Membranos storis siekia kelis nanometrus. Daugėja pneumocitų. Pasibaigus šiai stadijai, plaučiai didėja tik didėjančių alveolių sąskaita [2].
Gimus prieš laiką, alveolių skaičius priklausomai nuo gestacinio amžiaus būna mažas, todėl gali sutrikti kvėpavimo funkcija. Pasak P. Ryan ir bendr., didžiausia rizika išsivystyti plaučių komplikacijoms yra anksčiau kaip 28 sav. gimusiems naujagimiams [2]. Nepaisant motinai skiriamų steroidų, o naujagimiui – surfaktantą bei ventiliaciją, kvėpavimo nepakankamumas ar lėtinė plaučių liga būdinga išgyvenusiems neišnešiotiems naujagimiams [2].
Neišnešiotų naujagimių plaučių anatominiai ir funkciniai ypatumai po gimimo
Po gimimo plaučiai nenustoja vystytis, nors vis dar nesutariama, kokiu amžiaus tarpsniu šis procesas baigiasi. Iškart po gimimo dujų apykaitos vykdymą iš placentos perima plaučiai. Manoma, kad jau minėtas alveolinis vystymosi periodas, prasidėjęs 36 nėštumo savaitę, tęsiasi dar kelis pirmuosius gyvenimo metus. 85 proc. alveolizacijos proceso vyksta postnataliniu laikotarpiu. Jei naujagimis gimsta tarp 24 ir 32 savaičių, jo plaučių vystymasis vis dar yra galinio maišelio fazės. Todėl dar nebūna pasibaigęs alveolinių maišelių ir takų dalijimasis į alveoles, taip pat dar nėra iki galo susiformavęs kapiliarų tinklas. Be to, surfaktanto sistema dar nefunkcionuoja visavertiškai. Visi šie veiksniai lemia dujų apykaitos sutrikimus [5].
Neišnešiotumas lemia sutrikusį alveolių vystymąsi, todėl jų būna mažiau, jos yra didesnės. Visgi nauji tyrimai rodo, kad vaikui augant alveolės atsikuria. Alveolių matmenims įvertinti buvo ištirti 10–14 metų vaikai, naudojant Helio-3 (3He) magnetinio rezonanso metodiką. Nustatyta, kad nėra alveolių dydžių skirtumų lyginant gimusių išnešiotų ir neišnešiotų vaikų grupes [6]. Neišnešiotumo įtaka kvėpavimo sistemos funkcijai labiau ištirta tarp vaikų nei tarp suaugusiųjų. Neišnešiotiems vaikams dažniau pasireiškia kvėpavimo sistemos ligos, iškvėpimo srovės greičiai yra mažesni, gali būti padidėjęs kvėpavimo takų reaktyvumas [7]. Fawke ir bendr. nustatė, kad sveiki neišnešioti gimę vaikai (amžiaus vidurkis 11 metų), lyginant su kontroline grupe, sudaryta iš laiku gimusių, turėjo didesnį plaučių liekamąjį tūrį bei liekamojo tūrio ir bendrosios plaučių talpos santykį, žemesnius FEV1 ir forsuotos gyvybinės plaučių talpos rodiklius [8].
Bronchopulmoninė displazija
Bronchopulmoninė displazija (BPD) – lėtinė naujagimių plaučių liga, sukelta neišnešiotumo, pasižyminti dideliu sergamumu bei mirtingumu [9]. Bronchopulmoninė displazija gali būti skiriama pagal gimimo svorį: mažo gimimo svorio (<2500 g) ir labai mažo gimimo svorio (<1500 g) [9]. Dėl alveolinės hipoventiliacijos, sutrikusios dujų apykaitos, hipoksemijos ir hiperkapnijos padidėja kvėpavimo darbas bei paryškėja dispnėjos simptomai. Tai gali sukelti plautinę hipertenziją, padidėjusį kvėpavimo takų hiperreaktyvumą, pabloginti plaučių funkciją bei plaučių imuninį atsaką, dėl to didėja infekcijų rizika [10, 11]. Dėl vis didėjančio neišnešiotų naujagimių išgyvenamumo BPD pradėta skirstyti į „senąją“ ir „naująją“ (gimusių dar jaunesnių bei mažesnio svorio). Jų palyginimas pateiktas 1 lentelėje.
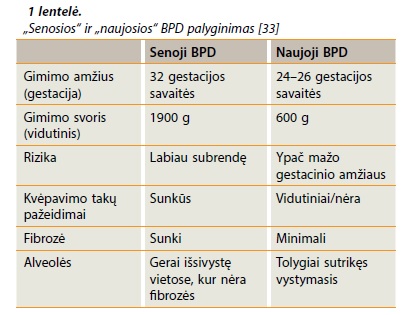
Labai neišnešiotų naujagimių bei turinčių BPD lygieji kvėpavimo takų raumenys yra linkę hiperplazuoti, blogesnė alveolizacija, didesnė pneumonijos tikimybė, hipertrofiškas plaučių arterijų raumeninis sluoksnis. Ilgalaikis plaučių pažeidimas ir dėl to blogesnė jų funkcija siejama su kvėpavimo takų hiperreaktyvumu suaugus. Taigi daliai neišnešiotų naujagimių, ypač esant BPD, gali išsivystyti lėtinė obstrukcinė plaučių liga [12, 13]. Anot Duke ir bendr., suaugusieji, gimę <32 nėštumo sav., turi sumažėjusią plaučių funkciją bei fizinį pajėgumą, lyginant su gimusiais laiku [14]. Esant sunkioms BPD formoms, simptomai išlieka net suaugus bei gali būti provokuojami aplinkos veiksnių (infekcijos, rūkymo ir kt.), taip sukeliant nuolatinę kvėpavimo takų obstrukciją [15].
Lėtinės obstrukcinės plaučių ligos
Lėtinės obstrukcinės plaučių ligos, tokios kaip astma ar LOPL, yra plačiai paplitusios. Žalingas aplinkos poveikis ankstyvame amžiuje gali sukelti nuolatinį vystymosi adaptacijossutrikimą (pasireiškiantį sutrikusiu plaučių augimu), būdingi siauresni kvėpavimo takai, sumažėjęs plaučių tūris, sutrikę imuninio atsako pokyčiai [16]. Priešlaikinis gimimas yra vienas iš ankstyvųjų veiksnių, galintis sukelti obstrukcinę plaučių ligą vėlesniame amžiuje (2 lentelė) [16]. Nėra visiškai aišku, kaip rizikos veiksniai, veikdami vaisiaus ir ankstyvuoju postnataliniu periodu, sukelia lėtinę obstrukcinę plaučių ligą vyresniame amžiuje. Veikdami kritinių plaučių vystymosi fazių metu, šie veiksniai gali keisti plaučių struktūrą ir metabolizmą, sukelti netinkamą atsaką į žalojančius veiksnius [17]. Vis daugiau atliekamų tyrimų rodo ryšį tarp ankstyvų rizikos veiksnių ir genetinių pokyčių [18].
Astma
Astma – tai lėtinė kvėpavimo takų uždegimo liga, kurios paplitimas pasaulyje yra labai opi problema. Pasaulio sveikatos organizacijos duomenimis (2013 m.), astma yra dažniausia vaikų liga (jei neskaičiuotume infekcinių ligų). Sergamumas astma didėja daugelyje šalių, ypač tarp vaikų [19]. Manoma, kad neišnešiotumas yra vienas iš veiksnių, didinančių astmos atsiradimo riziką, tačiau vis dar tebėra daug neatsakytų klausimų šia tema. Atskiri tyrimai apie neišnešiotumą ir astmą pateikia prieštaringų rezultatų, todėl nuspręsta apžvelgti atliktas metaanalizes, kurios padeda apžvelgti apjungtus tyrimus ir apibendrintus rezultatus. J. J. Jaakkola ir bendr. [20] savo metaanalizei ieškojo straipsnių MEDLINE duomenų bazėje, kurie buvo ne senesni kaip 10 metų (1996–2005 m.). Pagal nustatytus paieškos kriterijus atmetus netinkamus straipsnius, galiausiai liko 19 straipsnių, kurie ir buvo analizuoti. Verta paminėti, kad buvo įtraukti tik tie straipsniai, kuriuose astmos diagnozė buvo grindžiama gydytojo įrašu, stacionarizavimu, astmos buvimą pasakė pacientas ir/ar tėvai, ar esant astmai anamnezėje. Atrinkti straipsniai buvo lyginami pagal jų atlikimo datą ir šalį, tyrimo tipą (kohortiniai, atvejo-kontrolės ar momentiniai stebėjimo tyrimai), imties dydį, tiriamųjų amžių, astmos diagnozės patvirtinimo būdą.
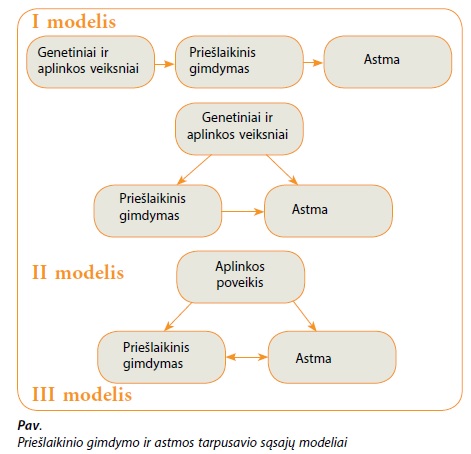
Analizė parodė, kad neišnešiotumas didina astmos riziką ~7 proc. Lyginant tyrimus tarpusavyje – didesnė rizika momentiniuose stebėjimo tyrimuose, esant mažesnei ir jaunesnei imčiai, tyrimuose, atliktuose ne Europoje ir naujesniuose tyrimuose. Po to buvo pritaikytas metaregresijos modelis, atsižvelgiant į atliktų tyrimų heterogeniškumą. Taip buvo gauti duomenys, kad neišnešioti gimę vaikai turi 36 proc. didesnę riziką sirgti astma. Vienintelis rodiklis – tiriamųjų amžius liko statistiškai reikšmingas vertinant astmos riziką. Ši rizika mažėja su amžiumi. Kita didelės apimties metaanalizė buvo atlikta 2014 m. [21]. Buvo nagrinėjamas 31 kohortinis tyrimas, kuriuose buvo ištirta 147252 vaikai. Šioje analizėje buvo vertinama ikimokyklinio amžiaus (1–4 metų) vaikų švokštimo rizika ir mokyklinio amžiaus (5–10 metų) vaikų astmos rizika. Taip pat buvo tirta, ar astmos ir švokštimo rizika koreliuoja su naujagimių svoriu ir jo prieaugiu. Rezultatai parodė, kad mažesnis gestacinis amžius gimimo metu ir didesnis svorio prieaugis kūdikystėje yra susiję tiek su švokštimo, tiek su didesne astmos rizika. Didžiausia astmos rizika buvo nustatyta vaikams, kurie gimė nesulaukę 32 savaičių ir po to buvusiu dideliu svorio prieaugiu. Nors tyrimai rodo, kad yra ryšys tarp astmos ir neišnešiotumo, šių dviejų veiksnių tarpusavio mechanizmai nėra pakankamai aiškūs. Kai kurie autoriai nagrinėja pavienius veiksnius, kurie galėtų paaiškinti astmos atsiradimą. Teigiama,kad neišnešioti naujagimiai dažniau susiduria su tokiomis medicininėmis intervencijomis, kaip endotrachėjinė intubacija, pakeičiamoji surfaktanto terapija ir ilgesne hospitalizaijos trukme. Šie veiksniai didina kvėpavimo takų ligų riziką [22]. Chorioamnionitas yra dažna priešlaikinio gimdymo priežastis. Esti prielaida, kad perinatalinė infekcija iškreipia imuninės sistemos veiklą, todėl padidėja tikimybė sirgti alerginėmis ligomis [23]. Jau minėtoje metaanalizėje [20] yra aprašomi trys supaprastinti modeliai, aiškinantys neišnešiotumo ir astmos ryšį (pav.).
Pirmas modelis teigia, kad genetiniai ir aplinkos veiksniai sukelia priešlaikinį gimdymą, o šis savo ruožtu sukelia astmą. Tai aiškinama tuo, jog dėl nevisaverčio neišnešiotų naujagimių plaučių išsivystymo jie esti imlesni rizikos veiksniams, galintiems sukelti astmą. Antras modelis teigia, kad astma ir priešlaikinis gimdymas turi bendrus rizikos veiksnius, o neišnešiotumas (kaip ir pirmo modelio atveju) irgi skatina astmą. Pavyzdžiui, kai kurių tyrimų duomenimis, sergančioms astma motinoms didėja trumpesnio nėštumo rizika [24. Pasak kitų tyrimų, sergančiai astma motinai yra didesnė rizika susirgti ir jos vaikui. Trečias modelis teigia, kad aplinkos poveikis turi įtakos prenataliniu ir postnataliniu periodais. Kaip pavyzdį galima pateikti rūkymą. Prenataliniu laikotarpiu tabako dūmų poveikis gali skatinti priešlaikinį gimdymą, o postnataliniu periodu pasyvus rūkymas yra vienas iš astmą skatinančių veiksnių. Apibendrinant galima sakyti, jog tyrimai rodo ryšį tarp priešlaikinio gimdymo ir didesnės astmos rizikos jauname amžiuje. Visgi kol kas negalima visiškai atsakyti į klausimą,kokie mechanizmai ir veiksniai lemia didesnį astmos paplitimą tarp neišnešiotų vaikų.

Lėtinės obstrukcinės plaučių ligos: lėtinė obstrukcinė plaučių liga
Literatūroje pateikiama vis daugiau naujų įrodymų, kad lėtinė obstrukcinė plaučių liga (LOPL) negali būti paaiškinama vien tik vyresniu amžiumi ar rūkymu [25, 26], taigi reikia ieškoti kitų svarbių veiksnių išsivystyti šiai ligai [16]. LOPL išsivystymas gali būti siejamas ir su kvėpavimo takų formavimusi vaisiaus laikotarpiu bei pirmaisiais keleriais metais po gimimo, kai plaučiai auga ir vystosi labai sparčiai. Priešlaikinis gimimas yra vienas iš rizikos veiksnių (2 lentelė) vystytis lėtinei kvėpavimo takų ligai [16]. Savo ruožtu LOPL rizikos veiksniai gali ir patys sukelti priešlaikinį gimimą, taip veikdami tiek tiesiogiai, tiek netiesiogiai. Mokslininkai ieško vis daugiau sąsajų tarp neišnešiotumo ir LOPL išsivystymo suaugus. Nuolatinis suaugusiųjų kvėpavimo takų oksidacinis stresas dažnai siejamas su priešlaikiniu gimimu. Pabrėžiama, kad ne vien struktūriniai kvėpavimo takų pokyčiai dėl neišnešiotumo turi įtakos sutrikusiai kvėpavimo funkcijai tiek vaikams, tiek suaugusiesiems. Klinikiniai tyrimai rodo, kad ženkliai didesnis 8-izoprostano – labiausiai patikimo oksidacinio streso biožymens – kiekis nustatomas gimusiems neišnešiotiems suaugusiesiems [27]. Savo ruožtu oksidacinis stresas yra vienas svarbiausių veiksnių, lemiančių lėtinio kvėpavimo takų uždegimo bei lėtinės obstrukcinės plaučių ligos vystymąsi [27, 28].
Neišnešiotumas, kaip reikšmingas LOPL vystymosi veiksnys, kai kurių mokslininkų yra pateikiamas dėl nepakankamo kvėpavimo takų epitelio subrendimo. Kvėpavimo takuose epitelis priklausomai nuo vietos yra skirtingas ir atlieka savitą funkciją. Esant priešlaikiniam gimimui, sutrinka epitelio diferenciacija, suintensyvėja taurinių ląstelių metaplazija bei didėja gleivių gamyba. Taip formuojasi būdingi LOPL požymiai [29]. Taigi, kaip cigarečių rūkymas keičia taisyklingą epitelio struktūrą bei sutrikdo jo funkciją, taip neišnešiotumas neleidžia taisyklingai kvėpavimo takų gleivinei susiformuoti nuo pat pradžių. Svarbi kvėpavimo takų struktūra – Klara ląstelės, gaminančios baltymus, dalyvaujančius kvėpavimo takų apsaugoje. Pastebėta, kad mažesnis šių ląstelių skaičius bei kartu sumažėjęs jų sekretuojamas SCGB1A1 kiekis būdingas neišnešiotiems naujagimiams [29, 30], o sumažėjęs SCGB1A1 kiekis randamas ir sergantiesiems LOPL [29, 31]. Daugėja prielaidų, kad su neišnešiotumu siejami telomerų ilgio pokyčiai gali turėti ryšį ir su LOPL. A. Hadchouel ir bendr. savo tyrime nustatė ne vien neišnešiotumo bei mažesnio gimimo svorio ryšį su blogesniais spirometrijos rodikliais, bet ir pateikė rezultatus, rodančius, jog ypač neišnešiotųjų grupėje telomerų ilgis reikšmingai koreliavo su spirometrijos rodikliais – FEF 25–75. Dar nustatyta, kad trumpesnis telomerų ilgis siejamas ir su mažesnėmis FEV1 reikšmėmis [32]. Kadangi koreliacija tarp telomerų ilgio bei plaučių funkcijos buvo reikšminga tik ypač neišnešiotiesiems, autorių nuomone, esant dideliam neišnešiotumui telomerų funkcija dar nebūna suaktyvėjusi, dėl to galimai sutrinka vystymasi [32]. Amsellem ir bendr. nuomone, telomerų disfunkcija yra vienas uždegimo kilmės atsako veiksnių [33]. Taigi neišnešiotumas autorių pateikiamas kaip nepriklausomas nuolatinio oksidacinio streso veiksnys, kuris siejamas su progresuojančiu telomerų trumpėjimu bei dėl to nuolat besivystančiu kvėpavimo takų uždegimu [32–34]. Hadchouel ir bendr. moksliniame darbe, tiriant suaugusiuosius, kurie gimė neišnešioti, nustatyta, kad tarp moterų telomeros buvo ilgesnės, kita vertus, įvairių autorių duomenimis, neišnešiotoms gimusioms bei mažo gimimo svorio moterims suaugus LOPL pasireiškė ženkliai dažniau nei tarp tokių pat vyrų [35]. Taigi keičiasi ilgai nusistovėjęs požiūris, kad LOPL išsivystyti įtakos turi tik rūkymas. Kitų rizikos veiksnių, kaip antai neišnešiotumo, priskyrimas LOLP išsivystymui yra pakankamai nauja samprata. Tai bandoma aiškinti oksidaciniu stresu, epitelio formavimosi sutrikimu ir telomerų ilgio pokyčiais.
Spirometrija
Spirometrijos duomenys yra svarbūs diagnozuojant lėtines
obstrukcines plaučių ligas. Kotecha ir bendr. Sisteminėje apžvalgoje ir metaanalizėje pateikia neišnešiotumo ryšį su sumažėjusiu FEV1 vėlesniame amžiuje. Pasak autoriaus, FEV1 ženkliai būna sumažėjęs gimusiems neišnešiotiems asmenims (<37 sav.) nepriklausomai nuo to, BPD buvo pasireiškusi ar ne [36]. Gouqh ir bendr. pažymi, kad FEV1 ir FEV (25–75 proc.) BPD grupėje daug mažesni, lyginant su neišnešiotais be BPD bei suaugusiaisiais, gimusiais laiku [37]. Taip pat pažymima, kad tarp BPD dukart dažniau pasireiškia švokštimai ir reikia triskart daugiau vaistų astmai gydyti nei laiku gimusiesiems [37]. Kita vertus, spirometrijos duomenys skirtingose amžiaus grupėse skiriasi. Clemm ir bendr. teigia, kad paaugliams atlikus tredmilo mėginį ir spirogramą, net gimusių 28 ar mažiau gestacijos savaičių bei gimusių 1000 g ar mažiau, fizinis pajėgumas tik vidutiniškai mažesnis, lyginant su kontroline grupe, o daugelio dalyvių spirogramos duomenys buvo normalūs [38].
Lyties įtaka
Ieškant sąsajų tarp neišnešiotumo ir lėtinių obstrukcinių plaučių ligų, pažymėtina, kad ir tarp pačių gimusiųjų neišnešiotų rizika sirgti šiomis ligomis priklauso ne tik nuo gimimo amžiaus ar gimimo svorio, bet ir nuo lyties. Pasak Georgios, prieš laiką gimę berniukai yra labiau linkę sirgti LOPL nei mergaitės [39]. Atkreipiamas dėmesys, kad neišnešiotoms mergaitėms būdingi geresni spirogramos duomenys lyginant su neišnešiotais berniukais [40]. Kitaip nei vaikų amžiuje, suaugus lėtinės obstrukcinės ligos dažniau nustatomos moterims. Brostrom ir bendr. Savo darbe pateikia išvadas, kad mažo gimimo svorio ir prieš laiką gimusių naujagimių (<35 sav.) jiems užaugus yra reikšmingai didesnė rizika sirgti obstrukcinėmis plaučių ligomis lyginant su kontroline grupe. Tačiau pastebima, kad yra ir stipri sąsaja su lytimi. Anot autoriaus, tiek bronchinei astmai, tiek LOPL ženkliai dažniau pasireiškė mažo gimimo svorio bei neišnešiotoms gimusioms moterims nei tarp tokių pat vyrų [35].
Apibendrinimas
Neišnešiotumo problemos aktualumas vis didėja, nes daugėja neišnešiotų naujagimių, kurių išgyvenamumas gerėja dėl medicinos pažangos. Dabar atsiranda vis daugiau įrodymų, kad neišnešiotumas siejamas su padidėjusia rizika išsivystyti kvėpavimo funkcijos sutrikimams: BPD, bronchų hiperreaktyvumui. Nagrinėjami nauji mechanizmai svarbūs LOPL ir astmos patogenezėje. Taip pat atrandama duomenų apie lyties įtaką neišnešiotų naujagimių rizikai išsivystyti lėtinėms obstrukcinėms plaučių ligoms. Remiantis moksliniais tyrimais, kuriuose tiriami vaikai, galima teigti, kad šių ligų dažnis su amžiumi mažėja. Tačiau autoriai dažnai tiria skirtingo amžiaus vaikus, todėl sunku apibendrinti rezultatus. Kitas aspektas yra tas, kad labai mažai tyrimų atlikta su jau suaugusiais žmonėmis, kurie gimė neišnešioti. Todėl kol kas negalima pateikti svarių išvadų apie jų LOPL ir astmos priklausomybę nuo gimimo neišnešiotiems.
Adelė Druktenytė, Paulius Šimkus, doc. dr. Jolanta Kudzytė LSMU MA Vaikų ligų klinika
Šaltinis: „Lietuvos gydytojo žurnalas“,Nr 1, 2016m.

