ĮVADAS
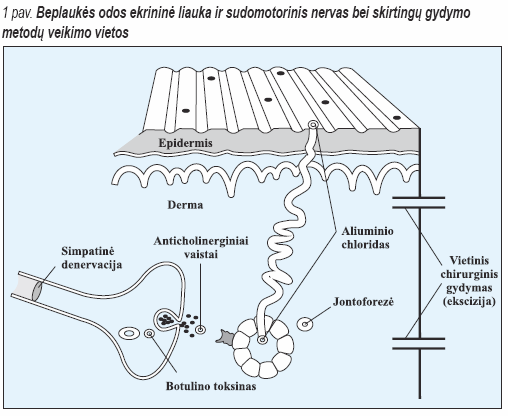
Padidėjęs prakaitavimas, arba hiperhidrozė, yra didžiulė socialinė problema tiek pacientui, tiek aplinkiniams. Pastaruoju metu ji diagnozuojama vis dažniau ir vis daugėja gydymo galimybių. Hiperhidrozė atsiranda dėl vadinamosios sudomotorinės sistemos, kontroliuojančios prakaito sekreciją, padidėjusio aktyvumo. Idiopatinis hiperaktyvumas vadinamas pirmine, arba esencialine, hiperhidroze. Kai padidėjusį aktyvumą lemia kitos priežastys, pvz., infekcija, piktybiniai navikai, endokrininės ligos ir kt. (1 lentelė), hiperhidrozė vadinama antrine (1). Prakaitavimas gali sustiprėti ir po kontakto su kare naudojamais acetilcholinesterazės inhibitoriais, veikiančiais panašiai kaip žemės ūkyje naudojami pesticidai (2).
Pirminė hiperhidrozė gali būti židininė ir generalizuota priklausomai nuo nervinės stimuliacijos. Manoma, kad prakaitavimą kaip atsaką į emocinį ar jutiminį dirgiklį reguliuoja galvos smegenų priekinio rago frontalinė žievė, o termoreguliacinį prakaitavimą reguliuoja preoptinė sritis, esanti priekinėje pagumburio dalyje (3). Židininė hiperhidrozė dažniausiai pasireiškia delnų ir padų prakaitavimu, kurį lydi pažastų hiperhidrozė (ji gali būti ir izoliuota). Nors retai, bet galima veido (kraniocefalinė) hiperhidrozė, kurią provokuoja šiluma, emocijos ar aštrus maistas. Tai pacientui sunku nuslėpti, ypač, kai prakaituoja veidas ar dėl to patamsėja oda (atsiranda chromhidrozė).
EPIDEMIOLOGIJA
JAV pirmine hiperhidroze serga apie 2,8 proc. žmonių, iš jų apie pusę vargina padidėjęs pažastų prakaitavimas, apie 0,5 proc. hiperhidrozė sutrikdo gyvenimo kokybę (4). Delnų hiperhidrozė retesnė, ji vargina apie 0,6–1,0 proc. Populiacijos Vakarų šalyse (5) ir net 3 proc. Pietų Azijoje (5, 6).
Hiperhidrozė yra paveldima autosominiu dominantiniu būdu. Tėvų, kurie serga delnų hiperhidroze ir kurių fenotipinės ekspresijos koeficientas 0,28, vaikai hiperhidroze gali susirgti 25 proc. dažniau (7). 25–50 proc. delnų hiperhidroze sergančių asmenų šeiminė anamnezė yra teigiama, kitų pacientų pirminės hiperhidrozės rizikos veiksnių nėra žinoma.
HIPERHIDROZĖS MECHANIZMAI
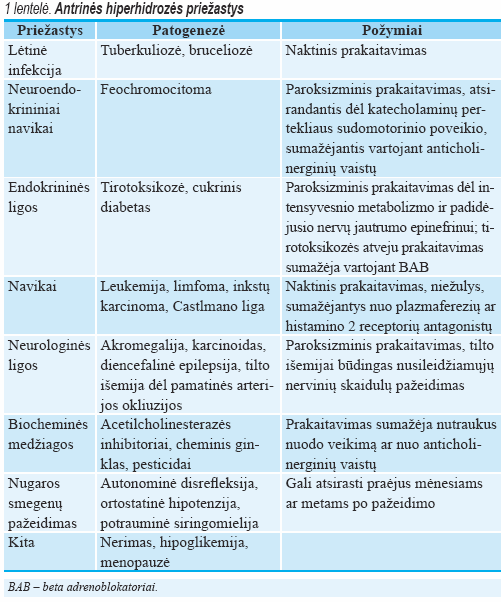
Termoreguliacinis prakaitavimas, kurį kontroliuoja preoptinė pagumburio sritis, yra dieninis ir naktinis. O emocinis prakaitavimas visada tik dieninis, jį kontroliuoja priekinio rago žievė, iš kurios nervinis impulsas plinta tik į veido, pažastų, delnų ir padų ekrinines liaukas (kitaip nei iš preoptinės pagumburio srities, iš kurios impulsas plinta į visas ekrinines liaukas) (3). Inervacija iš abiejų aukštesniųjų centrų plinta į nugaros smegenų sinapses, iš jų nervinis impulsas toliau perduodamas simpatinių nervų preganglinėmis mielininėmis skaidulomis per ventralines šakneles iki paravertebrinių simpatinės nervų sistemos ganglijų ar dar toliau, iki simpatinių mazgų grandinėlės, ir įeina į paravertebrinius mazgus kituose lygmenyse. Iš nervinių mazgų nemielinizuotomis simpatinėmis skaidulomis impulsas toliau plinta nugaros smegenų nervais ar per nervinius rezginius, inervuojančius pilomotorines (plaukų folikulų), sudomotorines (prakaito liaukų) ir odos kraujagyslių bei skersaruožių raumenų nerviness galūnėles. Sudomotoriniai nervai išskiria acetilcholiną, kuris veikia prakaito liaukų muskarininius cholinerginius receptorius (1 pav.). Suaugusio žmogaus odoje yra 2–5 mln. ekrininių ir apokrininių prakaito liaukų. Organizmui augant ekrininės prakaito liaukos išsidėsto visoje odoje, tačiau jų gerokai daugiau aptinkama kaktos, galvos plaukuotosios dalies, pažastų, delnų ir padų srityje (8). Beplaukėje odoje (lūpų, delnų, padų srityse) gausu arterinių ir veninių anastomozių, kurias inervuoja simpatiniai vazokonstrikciniai nervai (9). Dermoje, ekrininių liaukų vingiuotuose kanalėliuose, sekretuojamas švelniai rūgštinis tirpalas, kuris toliau patenka į prakaito latakus, čia reabsorbuojamas natrio chloridas ir gaminamas izotoninis prakaitas. Apokrininės liaukos iki lytinio brendimo būna mažos ir neaktyvios, vėliau proliferuoja ir gamina gerokai tirštesnį sekretą nei prakaitas. Jos išsidėsčiusios pažastų, spenelių, tarpvietės srityse ir žmogui mažai reikšmingos, o kitiems žinduoliams stimuliuoja lytinį partnerio potraukį.
Nesergantiems hiperhidroze komfortiškoje aplinkoje delnų ir padų ekrinines prakaito liaukas kontroliuoja neokortikalinis emocinis veiksnys. Temperatūrai padidėjus, pagumburio termoreguliacinis centras pirmiausia siunčia impulsus į plaukuotąją odą, menkai tepaveikdamas delnų ir padų prakaito liaukas, kurios labiau veikiamos, jei prie terminio dirginimo prisideda emocinis stresas (10). Tai nepasireiškia nakties metu. Emocinės įtampos metu padidėja simpatinės nervų sistemos aktyvumas, todėl įvyksta vazokonstrikcija (11), padidėja prakaitavimas (12), kartu intensyvėja garavimo procesas (13), todėl rankos tampa šaltos ir drėgnos. Tai pernelyg ryški vazokonstrikcija, esant gana žemai odos temperatūrai, kuri didėja vėstant (14–16). Be to, prakaitavimas suintensyvėja ir fi ziškai dirbant (14) bei šildant visą kūną, todėl galima manyti, kad pagumburio termoreguliacinio centro hiperfunkciją papildo ir emocinis veiksnys (17). Galiausiai, atlikus vietinę alkūnės nervo anesteziją hiperhidroze sergančiam pacientui, atitinkamas dermatomas tampa šiltas ir sausas (12).
Visa tai leidžia manyti, kad:
- pirminę hiperhidrozę sukelia centrinio sudomotorinio veiksnio hiperfunkcija;
- šiame procese dalyvauja ir emocinis komponentas;
- hiperhidrozę sukelia simpatinės nervų sistemos aktyvumo padidėjimas ir labilesnis sudomotorinis veikimas;
- hiperhidrozę galima sumažinti slopinant simpatinės nervų sistemos aktyvumą.
HIPERHIDROZĖS DIAGNOSTIKA
Didelis vaidmuo diagnozuojant hiperhidrozę tenka anamnezei. Pacientai akcentuoja, kad prakaitavimas padidėjo paauglystėje ar dar vaikystėje. Delnų hiperhidrozė gali būti susijusi su nerimo sutrikimais (18), lydimais drebulio, veido raudonio priepuolių, kuriuos provokuoja tam tikra socialinė izoliacija, profesinis susivaržymas dėl baimės paspausti ranką, prisiliesti prie kito asmens.
Delnų hiperhidrozę dažniausiai lydi padų hiperhidrozė, kuri gali virsti bromhidroze (nemalonaus kvapo prakaitavimu), komplikuotis infekcija ir odos maceracija. Pažastų hiperhidroze sergantys pacientai akcentuoja, kad yra išbandę daugybę įvairių antiperspirantų, priversti dažnai keisti drabužius.
Gustatorinė (skonio) hiperhidrozė išsivysto kaip nenormalus atsakas į tam tikrą maistą, dažniausiai būna kraniofacialinė, ją, kaip ir delnų bei padų hiperhidrozę, provokuoja tiek emociniai, tiek
aplinkos dirgikliai. Atmetus galimas antrinės hiperhidrozės priežastis, laboratoriniais tyrimais nustatomas prakaitavimo intensyvumas. Krakmolo ir jodo testas skirtas prakaitavimo zonai nustatyti. Jo metu švari nuskusta oda ištepama alkoholiniu 3,5 proc. jodo tirpalu ir padengiama sauso krakmolo milteliais: prakaitas nudažo mišinį tamsiai mėlyna spalva (19). Tada 60 sekundžių ant prakaituojančios odos srities pridedamas filtrinis popierius, sugeriamas prakaitas ir nustatoma jo produkcija (mg/min./cm2) (20, 21). Naudojami ir kai kurie kiti tyrimai prakaito kiekiui nustatyti, hiperhidrozei diagnozuoti bei gydymo veiksmingumui įvertinti: dinaminė sudometrija (22, 23), termoreguliacinis prakaitavimo testas (17).
HIPERHIDROZĖS GYDYMAS
Anticholinerginiai vaistai ir klonidinas
Seniausi vaistai padidėjusiam prakaitavimui gydyti – atropino eliksyrai ir kiti dariniai (24). Delnų ir padų hiperhidrozei sisteminiai anticholinerginiai vaistai, kaip antai atropinas, nevartojami dėl gausaus nepageidaujamo poveikio, pvz., slopinimo, burnos džiūvimo, vidurių už kietėjimo. Kita vertus, kraniofacialinei hiperhidrozei gydyti veiksmingiausias vaistas yra 0,5 proc. glikopirolato tirpalas (25). Klonidinas – alfa 2 receptorių agonistas, skiriamas nakčiai po 0,05 mg, didinant dozę iki 0,3 mg, siekiant išvengti slopinimo dieną; kartu su juo kas penktą naktį skiriami 20 proc. aliuminio chloride alkoholinio tirpalo kompresai. Toks gydymas per 3 sav. pašalina visus prakaitavimo simptomus ir nerimą (26).
Antiperspirantai
Daugybė antiperspirantų turi metalų druskų, daugiausia aliuminio chlorido, kurios užkemša prakaito laikų kanalėlius epidermyje, todėl vystosi liaukų ląstelių atrofija ir vakuolizacija (27). Sunkesnių hiperhidrozių formoms, kai prakaitas reaguoja su aliuminio chloridu ir susidaro dirginanti hidrochlorido rūgštis, vartojami 20 proc. aliuminio chlorido heksahidrato ir bevandenio etilo alkoholio preparatai (28). Tirpalo 2–3 kartus per savaitę užtepama 6–8 val. nakčiai; kad būtų veiksmingiau, rekomenduojama apsirengti marškinėlius ar užsimauti dušo kepuraitę, pirštines arba kojines, paskui teptas odos vietas švariai nuplauti. Sunkesniais atvejais šis būdas veiksmingas tik trumpą laiką, tačiau tai pirmojo pasirinkimo metodas pažastų hiperhidrozei gydyti.
Jontoforezė
Jontoforezės veikimo mechanizmas nėra aiškus. Vandeniu sudrėkintais vilnoniais pavilgais padengti davikliai dedami gydymo lauke ir jais perduodama elektros srovė, kurios amplitudė laipsniškai didinama iki maksimaliai toleruojamos; procedūra atliekama kiekvienoje vietoje po 30 min. 1–2 kartus per dieną kasdien iki 2 sav. (29). Galimas šio metodo nepageidaujamas poveikis yra odos nudegimai dėl tiesioginio elektros srovės poveikio. Delnų hiperhidrozei gydyti veiksmingiau pavilgus drėkinti ne vandeniu, o 0,05 proc. glikopirolato tirpalu (30).
Botulino toksinas A (BTA)
Tai gana naujas hiperhidrozės gydymo būdas, įdiegtas į klinikinę praktiką tik 2004 m. Botulinas – bekvapė, beskonė ir bespalvė, viena iš toksiškiausių žinomų medžiagų (31). BTA yra vienas iš 7 (A– G) botulino toksinų šeimos atstovų, šiuos toksinus gamina gramteigiamos bakterijos Clostridium botulinum. 1946 m. botulino toksinas buvo išgrynintas ir pradėtas naudoti hiperaktyvių raumenų paralyžiui sukelti (32). BTA molekulės ilgoji grandinė veikia simpatinių nervų galūnėlių, inervuojančių prakaito liaukas, receptorius, o trumpoji sąveikauja su sinaptosominiu baltymu ir taip blokuoja acetilcholino sekreciją (32, 33).
Atliekant specialiai dažytų odos biopsijų imunofluorescencijos tyrimus nustatyta, kad ilgalaikis prakaitavimo slopinimas susijęs su BTA sukelta funkcine prakaito liaukų denervacija (34). Nors žinoma, kad BTA organizme susidaro antikūnai, sergantiems delnų ar pažastų hiperhidroze naudojamos labia mažos jo dozės ir antikūnų susidarymas šiuo atveju nebūdingas. BTA leidžiamas tiesiai į hiperhidrozės pažeistas vietas, į odą, o siekiant sumažinti injekcijų skausmingumą taikoma papildoma intraveninė regioninė nejautra (Bier blokada), intraveninė nejautra, krioanalgezija su dichlortetrafluoretanu, tepamas lidokaino kremas ar skiriama geriamų raminamųjų (35).
Pažastų hiperhidrozei įprastai pakanka 50–100 VV BTA vienai pažasčiai, dozė padalijama į 20 injekcijų, jos suleidžiamos į skirtingas pažasties vietas. Prakaitavimas paprastai sumažėja po 2–4 dienų ir maksimalus efektas pasiekiamas praėjus 2 savaitėms po pirmos injekcijos (20, 36), po to laipsniškai prakaito liaukos vėl pradeda funkcionuoti, todėl injekcijas reikia periodiškai kas 4–17 mėn. kartoti (36, 37).
BTA veiksmingumas įrodytas tiriant sveikus 18–51 metų savanorius, nesergančius bromhidroze (38). Tyrimo metu tiriamieji turėjo 1 parą dėvėti medvilninius marškinėlius, nenaudoti kvepalų, dezodorantų, nevalgyti šparagų, česnakų, svogūnų tyrimo metu ir 2 paras prieš BTA injekcijas. Pažastų srities marškinėlių audinys buvo iškirptas ir įdėtas į indus, kuriuos pauostę tiriamieji turėjo įvertinti kvapą balais nuo –3 (nemaloniausias) iki +3 (maloniausias). Tada jiems suleista 100 VV BTA ir po 7 dienų pakartotas kvapo tyrimas. Paaiškėjo, kad po gydymo prakaito kvapas tapo ne toks intensyvus ir pacientams emociškai malonesnis, palyginti su kontroline grupe (38).
Kito tyrimo metu tirti nuo vaikystės pažastų hiperhidroze sergantys pacientai, kuriems neveiksmingas vietinis gydymas aliuminio chloridu, jontoforeze, sisteminiais vaistais (prometazinu) (39).
Prakaitavimo stiprumas buvo įvertintas jodo ir krakmolo testu prieš 125 vienetų BTA suleidimą į 5–6 odos vietas pažasties srityje ir po 2 savaičių. Toliau pacientai buvo stebimi 7 mėnesius, atliekant jodo ir krakmolo testus. Pacientai nurodė, kad terapinį BTA poveikį pajuto praėjus 3–5 (vidutiniškai 4) dienoms po injekcijų. Visiems pacientams 4–7 mėn. fiksuota visiška anhidrozė, tai patvirtinta jodo ir krakmolo testu (39).
Delnų hiperhidrozės gydymo BTA trūkumas tas, kad reikia kartotinių injekcijų, kurios gali būti skausmingos, todėl reikia analgezijos, toksinas gali patekti į raumenų guolius, neuromuskulines jungtis, todėl gali susilpnėti pirštų raumenų jėga (40). Šią riziką galima sumažinti leidžiant labai mažas BTA dozes. Vis dėlto, nepaisant šių gydymo BTA trūkumų, pacientai, sergantys pažastų, delnų ar abiejų sričių hiperhidroze, teigė, kad šis gydymo metodas reikšmingai pagerino jų gyvenimo kokybę (41).
Vietinis chirurginis gydymas
Pastaraisiais metais riebalų nusiurbimu ar kitais chirurginiais metodais galima tiesiog pašalinti ekrinines ir apokrinines prakaito liaukas, tačiau tik pažastų srityse. 80–90 proc. taip gydytų pacientų nuo 6 savaičių iki 6 mėnesių pajunta ilgalaikį pagerėjimą (42–44). Šio metodo trūkumai: randai, galima alopecija ir hiperpigmentacija, po operacijos gali varginti kraujosruvos, induracija ir skausmas (43).
Simpatinė denervacija
Vienas seniausių gydymo metodų po anticholinerginių vaistų ir antiperspirantų delnų hiperhidrozei gydyti – krūtininių nervinių mazgų grandinėlės simpatektomija (44) – yra veiksminga ilgą laiką 50– 75 proc. sergančių delnų hiperhidroze ir apie 80 proc. sergančių delnų ir pažastų hiperhidroze (46). Pastaruoju metu atliekama endoskopinė krūtininė simpatektomija. Operacijos komplikacijos retos: gali pasireikšti hemopneumotoraksas, pažeidus stambiaskrūtinės ląstos kraujagysles (1 proc.), tarpšonkaulinė neuralgija (1–2 proc.), kurios rizika sumažėja per operacijos naudojant mažesnius endoskopus. Kita reta komplikacija –
Hornerio sindromas, kuriam būdinga vienpusė akies voko ptozė, miozė, veido anhidrozė, vazomotorinis rinitas, atsirandantis pažeidus žvaigždinius mazgus (45), taip pat gali sustiprėti prakaitavimas kitose kūno vietose. Šių komplikacijų dažniui sumažinti svarbu tiksliai nustatyti, kokia apimtimi ir kaip sutrikdyti simpatinių nervų inervaciją.
Žvaigždinis mazgas gali būti suardomas sergant sunkia kraniofacialine hiperhidroze, o pažastų hiperhidroze sergantiems atliekama Th2 ar Th3 (iki Th4) simpatinių nervų mazgų abliacija (47).
Dažniausias nepageidaujamas šio gydymo metodo poveikis – kompensacinė hiperhidrozė kitose kūno vietose, ji gali varginti 10–40 proc. visų operuotų pacientų (46). Be to, simpatektomija gali komplikuotis ir nedidelio laipsnio bradikardija, kadangi širdį inervuojančios beta adrenerginės skaidulos yra būtent Th1–Th4 lygyje (48).
APIBENDRINIMAS
Hiperhidrozė – viena seniausiai dermatologijoje žinomų pacientus trikdančių, o neretai ir socialiai izoliuojančių sveikatos problemų. Dar ir šiais laikais ši liga nėra lengvai gydoma. Taikomi medikamentiniai ir chirurginiai metodai, kurių veiksmingumas nevienodas. Chirurginis gydymas gerokai brangesnis nei medikamentinis, sukelia nepageidaujamų reiškinių, kurie gali smarkiai pabloginti gyvenimo kokybę.
Įvertinus įvairių gydymo metodų kainos ir naudos bei rizikos santykį, bene veiksmingiausias ir saugiausias būdas hiperhidrozei (net ir sunkiai) gydyti yra botulino toksino A įodinės injekcijos.
Parengė gyd. L. VAITKEVIČIŪTĖ
Žurnalas “Internistas”




